Wallenberg-Syndrom
| Klassifikation nach ICD-10 | |
|---|---|
| G46.3 | Hirnstammsyndrom Wallenberg-Syndrom |
| ICD-10 online (WHO-Version 2019) | |
Das Wallenberg-Syndrom (Syn.: Viesseaux-Wallenberg und Wallenberg-Foix Syndrom oder auch Dorsolaterales Medulla-oblongata oder Arteria-cerebellaris-inferior-posterior-Syndrom) entsteht durch einen Verschluss der Arteria cerebelli inferior posterior (PICA) oder der Arteria vertebralis. Als Folge davon kommt es zu einem Infarkt der dorsolateralen Medulla oblongata, die Teil des Hirnstamms ist.[1] Es ist eine seltene Form des Schlaganfalls. Die Symptome sind vielgestaltig entsprechend den jeweils betroffenen neurologischen Strukturen.

Ursache/Pathologie
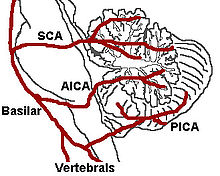
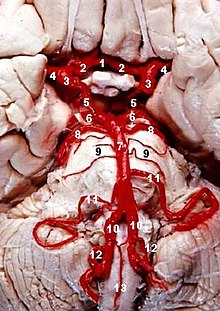
Es liegt ein Verschluss oder eine hochgradige Enge im Bereich der hinteren unteren Kleinhirnarterie (Arteria cerebelli inferior posterior) oder der Arteria vertebralis und ihrer Äste vor, die Teile des verlängerten Marks (Medulla oblongata) versorgen. Auslösend kann ebenfalls eine Hirnblutung in dieser Region sein. Es führt zu einem Infarkt am seitlichen Teil der Medulla oblongata, mit den dafür typischen Ausfallmustern. Häufigste betroffene Arterie ist die A. vertebralis.
Symptomatik
Typisch sind gleichseitig auftretende (ipsilaterale) Zeichen, wie ein abgeschwächter Kornealreflex, Sensibilitätsstörung des Gesichts, Horner-Syndrom, Stimmbandlähmung, Gaumensegelparese und Hemiataxie. Kontralateral (auf der Gegenseite) kann eine dissoziierte Sensibilitätsstörung (Störung der Temperatur- und Schmerzempfindung bei erhaltener Berührungsempfindung) am Körper (nicht im Gesicht) bestehen. Typisch ist auch eine Fallneigung zur erkrankten Seite sowie ein ipsilateraler Nystagmus.[1][2]
Ort der Schädigung
Schäden des Nucleus spinalis nervi trigemini verursachen das Fehlen von Schmerzen auf der ipsilateralen Seite des Gesichtes, genau wie einen abgeschwächten oder fehlenden Cornealreflex. Ist der Tractus spinothalamicus geschädigt, dann kommt es zum Fehlen der Schmerz- und Temperaturwahrnehmung auf der dem Infarkt gegenüberliegenden Seite des Körpers. Der Schaden im Kleinhirn oder/und im unteren Kleinhirnschenkel (Pedunculus cerebellaris inferior) führt zur Ataxie. Durch den Schaden in den hypothalamospinalen Fasern wird die sympathische Signalübertragung gestört, und es kann zum Horner-Syndrom kommen. Augenzittern und Schwindel werden durch die Beteiligung der Region des Nucleus Deiter (Nucleus vestibularis lateralis) und anderer vestibulärer Kerne verursacht. Ein palataler Myoklonus kann eventuell bei einer Störung des Tractus tegmentalis centralis vorkommen.

| Ort der Schädigung | Effekt |
| Nucleus vestibularis inferior | Vertigo (Schwindel) zur Seite der Schädigung, Diplopie (Doppelbilder), Spontannystagmus (Augenzittern) zur Gegenseite der Schädigung, Erbrechen |
| Nucleus ambiguus (Effekt auf den Vagus N. X und Glossopharyngeus N. IX) | Dysphagie (Schluckstörungen), Heiserkeit, abgeschwächter Würgreflex, Kulissenphänomen (Abweichung der Uvula bei der Phonation zur gesunden Seite) |
| Nucleus tractus spinalis nervi trigemini N. V | ipsilateral Sensibilitätsstörung (Verlust der Schmerz- und Temperaturempfindung) im Gesicht |
| Nucleus tractus solitarii (Teile des N. VII, N. IX und N. X) | ebenfalls abgeschwächter Würgreflex und abgeschwächter Brechreiz |
| Nucleus dorsalis nervi vagi | s. o. - Nucleus ambiguus |
| Formatio reticularis | |
| Pedunculus cerebellaris inferior | Ipsilaterale Kleinhirnzeichen einschließlich Rumpf- und Gangataxie (Gangstörungen) |
| Tractus tegmentalis centralis | Palataler Myoklonus |
| Tractus spinothalamicus lateralis | kontralaterale dissoziierte Sensibilitätsstörung (Störung der Temperatur- und Schmerzempfindung bei erhaltener Berührungsempfindung) am Körper |
| zentrale Sympathicusbahn | ipsilaterales Horner-Syndrom (Trias: verengte Pupille, Herabhängen des oberen Augenlides, scheinbar eingesunkener Augapfel) mit Hemianhidrose (halbseitiger Störung der Schweißbildung) |
Therapie
Eine Behandlung des Wallenberg-Syndroms ist nur symptomatisch möglich. Eine Magensonde kann notwendig sein, wenn das Schlucken erschwert ist. Sprech- und Schlucktherapie können nötig sein. In einigen Fällen können Medikamente bei der Verringerung oder Beseitigung der Schmerzen helfen. Das Antiepileptikum Gabapentin könnte, in individuellen Fällen, ein geeignetes Medikament für Patienten mit chronischen Schmerzen sein. Die geringe Größe der betroffenen PICA eignet sich nicht zur operativen Rekanalisation.[3]
Auf lange Sicht ist eine Schlaganfallrezidiv-Prophylaxe notwendig. Dabei ist eine Behandlung der Risikofaktoren entscheidend.[4] Die Patienten werden oft dauerhaft auf ein ASS-Behandlungsschema eingestellt, um das Risiko eines weiteren Schlaganfalls zu minimieren. Unter Umständen (z. B. bei Vorhofflimmern) kommt auch eine langfristige Behandlung mit Gerinnungshemmern (Antikoagulantien) vor. Weitere Medikamente könnten sinnvoll sein, um einen Bluthochdruck und andere Risikofaktoren, die mit Schlaganfällen assoziiert sind, zu unterdrücken. Eine Lebensstiländerung verbessert dabei (wie in der Primärprophylaxe) die Prognose.
Prognose
Die Aussichten für jemanden mit Wallenberg-Syndrom hängen von der Größe und Lage des durch den Schlaganfall geschädigten Gebietes ab. Bei einigen Personen ist, durch Rekanalisation, ein Rückgang der Symptome innerhalb von Wochen oder Monaten zu beobachten. Bei der Mehrheit können jedoch noch nach Jahren erhebliche neurologische Behinderungen bestehen.[3]
Geschichte
Das Syndrom wurde erstmals 1808 von Gaspard Vieusseux[5] erwähnt. Das Wallenberg-Syndrom ist allerdings benannt nach dem deutschen Neurologen Adolf Wallenberg, der das Syndrom 1895 erstmals klinisch beschrieben und 1901 per Autopsiebefund sichern konnte.[6][7]
Literatur
- Norbert Rösler, Michael Hüll, Joachim Bauer: Nervensystem. In: Michael Pfreundschuh, Jürgen Schölmerich (Hrsg.): Pathophysiologie, Pathobiochemie. 2. Auflage. München 2004, ISBN 3-437-42001-1, S. 379.
- Wolfgang H. Oertel et al.: Nervensystem. In: Walter Siegenthaler, Hubert E. Blum (Hrsg.): Klinische Pathophysiologie, 9. völlig neubearb. Auflage. Stuttgart / New York 2006, ISBN 3-13-449609-7, S. 1049.
Einzelnachweise
- ↑ a b H.-C. Hopf: Erkrankungen der Hirnnerven. Georg Thieme Verlag, 2006, ISBN 3-13-140111-7, books.google.de
- ↑ neuroophthalmology.ca ( des vom 14. September 2008 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ a b ninds.nih.gov ( des vom 18. März 2014 auf WebCite) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ awmf.org ( des vom 17. April 2012 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ whonamedit.com
- ↑ Adolf Wallenberg: Akute Bulbäraffektion (Embolie der Art. cerebellar. post. inf. sinistra?) In: Arch. Psychiat. Nervenkr., 27, 1895.
- ↑ Wallenberg’s syndrome. whonamedit.com; abgerufen am 6. August 2011.
Auf dieser Seite verwendete Medien
Diffusionsgewichtetes MRT-Bild (B1000) mit Darstellung eines akuten Infarktes in der linken dorsolateralen Medulla oblongata im Sinne eines de:Wallenberg-Syndroms
The formatio reticularis of the medulla oblongata, shown by a transverse section passing through the middle of the olive. (Testut.) 1. Anterior median fissure. 2. Fourth ventricle. 3. Formatio reticularis, with 3’, its internal part (reticularis alba), and 3’’, its external part (reticularis grisea). 4. Raphe. 5. Pyramid. 6. Lemniscus. 7. Inferior olivary nucleus with the two accessory olivary nuclei. 8. Hypoglossal nerve, with 8’, its nucleus of origin. 9. Vagus nerve, with 9’, its nucleus of termination. 10. Lateral dorsal acoustic nucleus. 11. Nucleus ambiguus (nucleus of origin of motor fibers of glossopharyngeal, vagus, and cerebral portion of spinal accessory). 12. Gracile nucleus. 13. Cuneate nucleus. 14. Head of posterior column, with 14’, the lower sensory root of trigeminal nerve. 15. Fasciculus solitarius. 16. Anterior external arcuate fibers, with 16’, the nucleus arcuatus. 17. Nucleus lateralis 18. Nucleus of fasciculus teres. 19. Ligula (medullary insertion of the tectorial membrane).
Autor/Urheber:
John A Beal, PhD
Dep't. of Cellular Biology & Anatomy, Louisiana State University Health Sciences Center Shreveport, Lizenz: CC BY 2.5Human brainstem blood supply - Description
- Arteria communicans anterior
- A. cerebri anterior
- A. carotis interna
- A. cerebri media
- A. communicans posterior
- A. cerebri posterior
- A. basilaris
- A. cerebellaris superior
- Ae. pontinae
- A. vertebralis
- A. cerebellaris anterior inferior
- A. cerebellaris posterior inferior
- A. spinalis anterior
The major branches of the Internal Carotid and Vertebral-Basilar Artery Systems are shown.
BRAINSTEM (Anterior View)
Diagram of cerebellum blood supply



