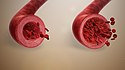
Vasodilatation

Vasodilatation (von lateinisch vas ‚Gefäß‘ und dilatatio ‚Erweiterung‘, dilatare ‚breiter machen‘) bezeichnet die Erweiterung der Blutgefäße. Das Gegenteil von Vasodilatation ist die Vasokonstriktion.
Ursachen
Vasodilatationen können sowohl aktiv herbeigeführt werden, zum Beispiel bei Erschlaffung der Gefäßmuskulatur, als auch passiv, zum Beispiel durch erhöhtes Blutvolumen. Das Zusammenspiel von Nerven und Muskeln bei der aktiven Vasodilatation und bei der Vasokonstriktion wird als Vasomotorik bezeichnet. Bei Störungen des um 1911 von Richard Cassirer herausgestellten[1] Systems von Vasodilation und Vasokonstriktion spricht man von vasomotorischen Krankheitsbildern.
Vasodilatationen erfolgen hauptsächlich als Antwort auf Änderungen in der Stickstoffmonoxid-Konzentration. Die Ausschüttung von Histamin, zum Beispiel im Rahmen einer allergischen Reaktion, erweitert die peripheren Blutgefäße, erkennbar an einer Rötung der Haut.
Die meisten Entspannungsverfahren (zum Beispiel autogenes Training) versuchen eine Vasodilatation aktiv hervorzurufen. Diese ist hauptsächlich verantwortlich für den Entspannungseffekt.
Folgen
Vasodilatationen, aber auch Vasokonstriktionen zerebraler Gefäße gelten als Hauptursachen des Migränekopfschmerzes. Die Vasodilatation zählt zu den Mechanismen, die bei einem anaphylaktischen Schock zusammenwirken.
Vasodilatationen fördern die Angiogenese.
Vasodilatantien
Als Vasodilatans (Plural: Vasodilatantia,[2] Vasodilatantien oder Vasodilatanzien) bezeichnet man in der Pharmakologie[3] jedes gefäßerweiternde Medikament zur Behandlung funktioneller und organischer Krankheiten. Die Weiterstellung erfolgt peripher (direkt) oder zentral (indirekt).[4] Man unterscheidet die überwiegend venös wirksamen von den überwiegend arteriell wirksamen Dilatatoren. Die meisten Gefäßerweiterer haben jedoch gleichzeitig sowohl eine venöse als auch eine arterielle Vasoaktivität, verkleinern also Vorlast und Nachlast.[5] Sie senken den peripheren Widerstand durch eine Erschlaffung der glatten Gefäßmuskulatur.[6]
Das Herzzeitvolumen ist der Quotient aus Blutdruck und peripherem Widerstand. Weil dieser periphere Widerstand im Nenner steht, vergrößern Vasodilatantien das Herzzeitvolumen,[7][8] verbessern also die Ventrikelfunktion[9] und damit die Herzinsuffizienz. Nur wenn eine gleichzeitig erfolgende Blutdrucksenkung überkompensatorisch stärker ausfällt als die beabsichtigte Widerstandssenkung, verringert sich auch das Herzzeitvolumen.[10] So werden zum Beispiel ACE-Hemmer zur Kardioprotektion eingesetzt.[11] Man spricht hier von der entlastenden Therapie mit Vasodilatanzien.[12] Sogar bei der Aortenklappeninsuffizienz können Vasodilatantien verordnet werden.[13]
Durch eine therapeutische Vasodilatation kann eine stärkere Durchblutung von schlecht perfundierten Regionen erreicht werden. Eine Verbesserung der Hautperfusion kann zum Beispiel bei der peripheren arteriellen Verschlusskrankheit hilfreich sein.[14] In arteriosklerotischen Adern ist die Wirkung jedoch nur gering.[15] Ihre therapeutische Wirkung bei Hirndurchblutungsstörungen[16] (als Nootropikum eingesetzt) ist umstritten.[17] Nitrate bewirken eine Vasodilatation der Blutadern und der Schlagadern in der Peripherie; als Nebenwirkung kommt es oft zum Nitratkopfschmerz.[18]
Als unerwünschte Nebenwirkungen der Vasodilatantien werden allgemein Angina Pectoris, Kopfschmerzen, Blutdruckabfall, Tachykardien sowie Flüssigkeitsretentionen angegeben. Relative Kontraindikationen sind zum Beispiel Herzklappenstenosen und hypertrophe Kardiomyopathien.[19]
Siehe auch
Weblinks
Einzelnachweise
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 59.
- ↑ Duden: Das Wörterbuch medizinischer Fachausdrücke. 4. Auflage. Stuttgart / New York 1985, ISBN 3-411-02426-7, ISBN 3-13-437804-3, S. 710.
- ↑ Rote Liste 2018. Rote Liste Service GmbH, Frankfurt am Main, ISBN 978-3-946057-30-7, Abschnitt 17.B.5., S. 457 f.
- ↑ Günter Thiele (Hrsg.): Handlexikon der Medizin, Band 4 (S–Z). Urban & Schwarzenberg, München/Wien/Baltimore ohne Jahr, S. 2572.
- ↑ Hexal Taschenlexikon Medizin. 2. Auflage. Urban & Fischer, München/Jena 2000, ISBN 3-437-15010-3, S. 815.
- ↑ Willibald Pschyrembel: Klinisches Wörterbuch. 267. Auflage. Walter de Gruyter, Berlin/Boston 2017, ISBN 978-3-11-049497-6, S. 1890.
- ↑ Gudrun Späth: Herzinsuffizienz. Walter de Gruyter, Berlin / New York 1988, ISBN 3-11-011801-7, S. 88.
- ↑ Gerd Bönner, Karl-Heinz Rahn: Prostacyclin und Hypertonie. 2. Auflage. Springer-Verlag, 1989, ISBN 3-540-51333-7, ISBN 0-387-51333-7, S. 24.
- ↑ Das MSD Manual der Diagnostik und Therapie. 6. deutsche Auflage. Urban & Fischer, München/Jena 2000, ISBN 978-3-437-21750-0, S. 2049.
- ↑ Georg Sabin: Der kardiogene Schock. Wilhelm Kohlhammer Verlag, Stuttgart/Berlin/Köln/Mainz 1984, ISBN 3-17-008618-9, S. 27.
- ↑ Gerd Herold und Mitarbeiter: Innere Medizin, Ausgabe 1997. Köln 1997, S. 158.
- ↑ Gerald Klose (Hrsg.): Arteriosklerose. Springer-Verlag, 1989, ISBN 3-540-50831-7, ISBN 0-387-50831-7, S. 171.
- ↑ Walter Siegenthaler et al. (Hrsg.): Lehrbuch der inneren Medizin. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 1992, ISBN 3-13-624303-X, S. 94.
- ↑ Horst Rieger (Hrsg.): Praxis der Allgemeinmedizin, Band 20. Urban & Schwarzenberg, München/Wien/Baltimore 1993, ISBN 3-541-13171-3, S. 77.
- ↑ Roche Lexikon Medizin. 5. Auflage. Urban & Fischer, München/Jena 2003, ISBN 3-437-15156-8, S. 1917.
- ↑ Gustav Kuschinsky, Heinz Lüllmann: Kurzes Lehrbuch der Pharmakologie. 9. Auflage. Georg Thieme Verlag, 1981, ISBN 3-13-368509-0, S. 94.
- ↑ Heinz Heidrich: Therapeutische Wirksamkeitsnachweise bei nootropen und vasoaktiven Substanzen. Springer-Verlag, 1985, ISBN 3-540-15448-5.
- ↑ Hubert Mörl: Gefäßkrankheiten in der Praxis. 2. Auflage. Edition Medizin, Basel 1984, ISBN 3-527-15096-X, S. 88 ff.
- ↑ Andreas Ruß: Arzneimittel pocket 2017. Börm Bruckmeier Verlag, Grünwald 2016, ISBN 978-3-89862-780-1, S. 47.
Auf dieser Seite verwendete Medien
Autor/Urheber: www.scientificanimations.com, Lizenz: CC BY-SA 4.0
Normal blood vessel(L) Vs. Vasodilation(R)