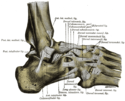
Außenbandruptur des oberen Sprunggelenkes
| Klassifikation nach ICD-10 | |
|---|---|
| S93.2 | Traumatische Ruptur von Bändern in Höhe des oberen Sprunggelenkes und des Fußes |
| ICD-10 online (WHO-Version 2019) | |
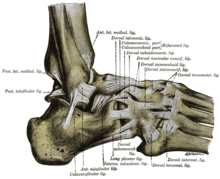
Das Außenband des oberen Sprunggelenkes setzt sich zusammen aus drei Bändern (der „laterale Bandapparat“): Ligamentum fibulotalare anterius und posterius sowie Ligamentum fibulocalcaneare. Beim Umknicken nach außen (Supinationstrauma) kommt es meist zur Zerrung oder zu einem Riss (Ruptur) des Lig. fibulotalare anterius oder/und des Lig. calcaneofibulare, seltener ist die komplette Ruptur aller drei Bänder.
Eine Ruptur von mindestens einem dieser drei Bänder nennt man auch eine fibulare Bandruptur.[1]
Das Ligamentum fibulotalare anterius reißt am ehesten dann, wenn der Fuß zugleich gestreckt (Plantarflexion) und verdreht (Inversion) ist. Ist der Fuß bei einer Verdrehung angewinkelt (Dorsalextension), bleibt dieses Band zumeist intakt.[2]
Bei Bänderrissen können die enormen Kräfte, die zugleich auf umliegende Weichteile und Knochen einwirken, zu Malleolarfrakturen oder zu knöchernen Bandausrissen (Abrissfrakturen) führen.
Erste Hilfe
Als Erste-Hilfe-Maßnahme bei einem vermuteten Bänderriss wird das Gelenk ruhiggestellt, gekühlt, vorsichtig bandagiert und hochgelagert (PECH-Regel: „Pause, Eis, Compression, Hochlagerung“).
Die PECH-Regel ist generell als geeignete Behandlungsmaßnahme akzeptiert, wenn auch die empirischen Belege für ihre Wirksamkeit unzureichend sind.[3][4][5]
Vermeintlich „leichte“ Verletzungen werden von dem Betroffenen ebenso wie vom behandelnden Arzt oft unterschätzt. Wenn sie nicht angemessen diagnostiziert und behandelt werden, kann es zu wiederholten Verletzungen oder auch zu chronischer Gelenkinstabilität kommen, woraus sich weitere Schäden ergeben können.[6]
Laut der Leitlinien der DGU, ÖGU und DGOOC wird geschätzt, dass nur etwa die Hälfte der Patienten mit akuter Außenbandverletzung ärztliche Hilfe in Anspruch nimmt und somit adäquat behandelt wird.[7]
Diagnostik
Bei der Diagnostik wird der Patient im Rahmen der Anamnese nach dem Hergang der Verletzung (Unfallmechanismus, Sturz, Höhe, mechanische Kraft und Bewegungsrichtung des Fußes[8]), nach der bisherigen Behandlung und nach früheren Verletzungen befragt, das Fußgelenk nach Schwellungen und Hämatomen untersucht, das Gangbild beurteilt und eine Untersuchung durch Palpation sowie spezifische Funktions- und Schmerztests durchgeführt. Hinzu kommen Röntgenaufnahmen und gegebenenfalls der Einsatz weiterer bildgebender Verfahren.[7]
Schubladentest
Bei einer Verletzung der Außenbänder des oberen Sprunggelenks ist wegen der Wahl der richtigen Therapie vor allem die Frage wichtig, ob es sich um eine Bänderdehnung oder einen Bänderriss handelt. Geübten Untersuchern gelingt die Unterscheidung zwischen Bänderdehnung und Bänderriss in der Regel alleine mit dem Schubladentest, also ohne die Anfertigung von Röntgen-Bildern oder den Einsatz anderer gerätemedizinischer Untersuchungsmethoden: Für den vorderen Schubladentest liegt der Patient in Rückenlage. Der Untersucher umgreift mit einer Hand von unten die Ferse, mit der anderen Hand wird gefühlvoll von oben gegen das Schienbein gedrückt. Liegt lediglich eine Zerrung des vorderen Außenbandes vor, ist keine Schubladenbewegung möglich. Dagegen kann der Fuß bei einem Riss deutlich gegenüber dem Schien- und Wadenbein nach vorne (bei liegendem Patienten nach oben) aus dem Gelenk geschoben werden („Talusvorschub“). Da sich die normale Schubladenbewegung im oberen Sprunggelenk im gesunden Zustand von Mensch zu Mensch stark unterscheidet, ist es wichtig, die Untersuchung zuvor am gesunden Sprunggelenk des anderen Beins durchzuführen. Auf diese Weise lässt sich herausfinden, welches Ausmaß der Schubladenbewegung beim betroffenen Menschen noch als nicht gerissen anzusehen ist.[9]
Die Stabilität der fibularen Seitenbänder wird auch durch die vertikalen Aufklappbarkeit getestet. Hierbei wird der Rückfuß gegen den fixierten Unterschenkel maximal nach innen gedrückt.[9]
Manche empfehlen, den Schubladentest beim Verdacht auf einen Außenbandriss nur innerhalb der ersten 48 Stunden nach der Verletzung durchzuführen,[10] um nicht zu riskieren, dass sich im Falle eines Bänderrisses die frühen Verklebungen der Bänder wieder lösen. Sind mehr als 48 Stunden vergangen, solle man stattdessen von einem Riss ausgehen.
Bildgebende Verfahren
Zusätzlich können bildgebende Verfahren wie Röntgen sinnvoll sein, um einen Bruch (Fraktur) der angrenzenden Knochen auszuschließen. In seltenen Fällen kann zudem eine Magnetresonanztomographie (MRT) sinnvoll sein; diese macht zugleich etwaige weitere Verletzungen (etwa Kapselrisse, Gelenkergüsse oder Knochenprellungen) sichtbar. Wie die Deutsche Gesellschaft für Ultraschall in der Medizin hervorhebt, kann ergänzend oder alternativ zur MRT die Sonografie eingesetzt werden, die es dem entsprechend qualifizierten Arzt erlaubt, Instabilitäten und Bänderrisse durch eine dynamische Untersuchung aufzuzeigen.[11]
Sehr in die Kritik geraten sind bei der Diagnosestellung die bis vor einiger Zeit üblichen sogenannten „gehaltenen Röntgen-Aufnahmen“. Dabei wird auf einem Röntgenbild festgehalten, wie weit sich das Gelenk mit einer fest definierten Kraft aufklappen lässt. Aus dem Aufklappwinkel, der im Röntgenbild eingezeichnet werden kann, wurde dann auf den Verletzungsgrad geschlossen. Der Grund für die Kritik ist, dass sich mit solchen gehaltenen Aufnahmen vor allem das mittlere Außenband überprüfen lässt, das allerdings nur sehr selten isoliert reißt, sondern fast immer nur in Kombination mit dem vorderen Außenband. Da für die Auswahl der Therapie vor allem die Frage wichtig ist, ob es sich um einen Riss oder eine Zerrung handelt, nicht aber ob ein oder zwei Bänder gerissen sind, reicht der Schubladentest, der das vordere Außenband überprüft, in den meisten Fällen als alleinige Untersuchung aus.
Begleiterscheinungen
Durch die enormen Kräfte, die beim Bänderriss auf umliegende Weichteile und Knochen einwirken, kann es zugleich zu Malleolarfrakturen oder zu knöchernen Bandausrissen (Abrissfrakturen) kommen, was zu einem freien Gelenkkörper und mitunter zu einem knöchernen Impingement des Gelenks führen kann. Außerdem können Außenbandrupturen ein Weichteil-Impingement am oberen Sprunggelenk verursachen, mit einer Einklemmung weichteiliger Strukturen (entzündliche Gelenkinnenhaut, Kapselbandgewebe, Narbengewebe) im Gelenk. Diese befinden sich zumeist in den vorderen und seitlichen Abschnitten des oberen Sprunggelenkes. Stören solche weichteiligen oder knöchernen Einklemmungen, werden sie eventuell arthroskopisch oder minimalinvasiv entfernt.[12]
Zudem ist ein Inversionstrauma die häufigste Ursache für das Sinus-tarsi-Syndrom.[13]
Behandlung
Während noch vor einigen Jahren die Außenbandruptur regelhaft genäht wurde, ist heute bei gleich guten Behandlungsergebnissen die konservative Behandlung Standard. Denn da das Außenband in eine Gelenkkapsel eingebettet ist, kann es nach einer Ruptur auch ohne Operation zusammenwachsen.[14] Nur bei kompletter Zerreißung aller drei Bänder und Operationswunsch (z. B. Profisportler) wird noch eine operative Behandlung empfohlen. Sowohl bei konservativer als auch bei operativer Therapie einer fibularen Bänderruptur fällt typischerweise eine mehrwöchige Arbeitsunfähigkeit an.[5]
Konservative Behandlung
Entzündliche, proliferative und remodellierende Phasen
Bei der Behandlung in konservativer Therapie unterscheidet man mehrere Phasen der Heilung, deren Dauer von Fall zu Fall verschieden sein kann und die sich außerdem überlappen können: eine erste, mehrere Tage währende entzündliche Phase (Phase I), eine etwa 5–28-tägige reparative oder proliferative Phase der Primärheilung (Phase II), die durch Angiogenese, proliferierende Fibroblasten und Kollagenproduktion gekennzeichnet ist, und eine vier- bis sechswöchige Umbau- bzw. remodellierende Phase (Phase III) in der die Kollagenfibrillen und Zellen der Bänder reifen. In Phasen I und II ist ein Schutz vor zu viel Belastung wichtig, um eine überschießende Produktion des Kollagens Typ III, und somit der Bildung eines elongierten weichen Bandes vorzubeugen; in der Phase III hingegen ist eine allmähliche Zunahme der Belastung nötig, um die Bänder „auszuhärten“.[6] Physiologische Belastungsreize während der Heilung eines Bänderrisses führen zu einer besseren Organisation des heilenden Gewebes und geringerer Narbenbildung.[15]
Bei der konservativen Therapie ist das Anlegen einer Orthese über mindestens fünf Wochen Standard. Ist die Schwellung zu stark, um eine Orthese anlegen zu können, wird der Fuß zunächst kurzzeitig (zum Beispiel zwei bis vier Tage) ruhiggestellt, bis die Schwellung etwas abgeklungen ist, beispielsweise mittels gespaltenem Unterschenkelgips, Entlastung an Unterarmgehstützen und medikamentöser Thromboembolieprophylaxe.[7] Während der ersten circa sechs Wochen finden Umbauvorgänge statt, die sich den ersten mechanischen Belastungen anpassen.[16]
Es ist auch erprobt worden, Bänderverletzungen ergänzend innerhalb der ersten 48 Stunden nach der Verletzung mit Hyaluronsäure-Spritzen zu behandeln; allerdings ist die empirische Datenlage zu dieser Methode noch gering (Stand: 2011).[6]
Liegt am Gelenk keine Schwellung (mehr) vor, wird normalerweise eine Orthese (z. B. Aircast-Schiene) eingesetzt. Sie stellt sicher, dass die gerissenen Bänder nicht belastet werden können und dass das Gelenk dennoch bewegt werden kann. Eine geeignete Orthese stabilisiert sowohl die Auswärtsdrehung (Supination) des Rückfußes als auch den Talusvorschub.[17] Manche Orthesen verhindern nicht nur die Supination, sondern auch die Plantarflexion, was für die Anfangsphase als wichtig für die Heilung angesehen wird.[6] Bei anderen wird die Beweglichkeit des Gelenks in horizontaler Richtung („rauf/runter“ = Flexion/Extension) kaum eingeschränkt, sodass zum Beispiel Spazieren oder Radfahren möglich sind. Sportmediziner raten dazu, spätestens 1–2 Tage nach dem Trauma (oder nach einer Operation) eine konsequente Schienung einzusetzen.[18] Die Orthese wird zum Zweck der Stabilisierung Tag und Nacht getragen, da nachts der Muskeltonus nachlässt und der Fuß daher in eine ungünstige Haltung sacken könnte.[16][17] Durch die nachlassende Spannung in der Nacht entstünde vor allem ein Zug auf das Ligamentum fibulotalare anterius und das Ligamentum fibulocalcaneare.[19] Die Bänder wachsen durch das Tragen der Orthese eher belastungsgerecht zusammen, Probleme mit einem versteiften Gelenk, die bei kompletter Fixierung zu erwarten wären, werden vermieden. Als besonders günstig haben sich hierbei sogenannte modulare Orthesen erwiesen, die eine Anpassung der Bewegungsfähigkeit mit Orthese an den Heilungsverlauf ermöglichen.[6]
Ab der remodellierenden Phase kann der weitere Umbau von Bändern Monate bis Jahre dauern.[20]
Medikamente und Physiotherapie
In der Therapie des akuten Gelenktraumas können nicht-steroidale Entzündungshemmer (NSAR) eingesetzt und eine frühe Mobilisation des Gelenkes durchgeführt werden. Wie ein systematischer Review von 2008 zeigte, hat der Einsatz von NSAR, Beinwell-Salbe und manueller Therapie in einer frühen Phase nach der Verletzung zumindest kurzzeitig signifikant positive Auswirkungen auf die Funktionalität des Gelenkes.[21] In Kombination mit anderen Therapien wie Krankengymnastik hat die manuelle Therapie auch längerfristig positive Auswirkungen auf die Heilung.[5] Andererseits ist bekannt, dass NSAR auch Enzyme blockieren, die zur Heilung notwendig sind, und dass Patienten, deren Schmerzen unterdrückt werden, ihr Gelenk möglicherweise zu früh belasten.[5][22] Krankengymnastik und manuelle Therapie sollen Schmerzen und Schwellungen verringern und die Funktion des Gelenkes wiederherstellen.[23] Um einer chronischen Instabilität vorzubeugen, wird das Gelenk in der Akutphase mit Hilfe einer Schiene ruhiggestellt und später, in der Rehabilitationsphase, physiotherapeutisch beübt (Mobilisation des Gelenks, Balanceübungen).[24] Ergänzend kann die Kryotherapie eingesetzt werden.[25]
Bei der Außenbandruptur ist die physikalische Therapie ein Teil der konservativen Therapie. Wie bei anderen Bänderrissen auch geht es dabei u. a. um die Resorption eventueller Ödeme, die Verbesserung der Durchblutung, die Lösung von Verklebungen und den Erhalt der Beweglichkeit unter Beachtung ärztlicher Vorgaben. Hinzu kommen angepasste Übungen der Muskulatur und ggf. die Anleitung zur Verwendung von Gehstützen oder anderer Hilfsmittel.[26]
Die Leitlinien der DGU, ÖGU und DGOOC sehen für die Behandlung der Außenbandruptur nach einer initialen Phase mit Hochlagerung, Kryotherapie und elastischer Wickelung isometrische Übungen in der Orthese vor. Im Verlauf der Behandlung wird häufig die manuelle Therapie eingesetzt, um die Beweglichkeit des Gelenkes zu verbessern.[6] Die Leitlinien sprechen von limitierten, kurzzeitigen positiven Effekten der manuellen Therapie; andere Studien zeigen auf, dass eine Lymphdrainage und manuelle Therapie zu einer verringerten Schwellung und größeren Beweglichkeit des Gelenkes führen kann, die die Propriozeption verbessern und das Risiko einer Versteifung des Gelenkes verringern.[27] Dehnungsübungen der Achillessehne werden eingesetzt, da diese sich andernfalls infolge der Verletzung verkürzen kann.[28] Nach Abnahme der Orthese sind laut der Leitlinien Koordinationsschulung, Muskelkräftigung (Peroneusgruppe) und Eigenreflexschulung vorgesehen.[7] Mit sensomotorischem Balancetraining, das der Patient unter Anleitung oder selbständig durchführen kann, sollen erneute Verletzungen und dadurch wiederkehrende Bänderinstabilitäten vermieden werden.[6] Allerdings liegen zum propriozeptiven Training widersprüchliche Ergebnisse vor.[16] Die Wirksamkeit zusätzlicher Ultraschall-, Laser- und Kurzwellentherapie ist für die Behandlung der Außenbandruptur nicht nachgewiesen.[7]
Ein Review von 2014 kam zum Schluss, dass die manuelle Therapie und Gelenkmobilisierung sowohl bei akuten als auch bei subakuten oder chronischen Symptomen den Schmerz verringert und die Beweglichkeit verbessert.[29]
Operative Therapie
Die operative Therapie der Außenbandruptur, so die Leitlinien der DGU, ÖGU und DGOOC, „liefert bei gleicher frühfunktioneller Nachbehandlung eine der nichtoperativen Behandlung vergleichbare bis höhere Kapselbandstabilität bei einer nichtsignifikanten Tendenz zu höherer Steifigkeit und längerer Arbeitsunfähigkeit […] sowie einem leicht erhöhten Risiko für die Entwicklung einer posttraumatischen Arthrose“.[5][7]
Bis in die späten 1980er wurde fast jeder akute Bänderriss am oberen Sprunggelenk operiert.[6][19] Heute werden Bandrupturen am oberen Sprunggelenk meistens zunächst konservativ behandelt und eine Operation wird erst erwogen, wenn die konservative Therapie nach sechs oder mehr Monaten nicht wirksam ist. Eine verbleibende chronische Instabilität kann mit Hilfe einer Außenbandplastik behoben werden. Bei Personen, bei denen im Alltag eine hohe Last auf das verletzte Gelenk einwirkt, vor allem bei Spitzensportlern, werden Bänderrisse auch direkt operiert.[19] Auch im Falle eines knöchernen Bandausrisses kann eine Operation indiziert sein.[30][31]
Wird direkt operiert, können innerhalb der ersten 14 Tage nach der Verletzung die Teile des gerissenen Bandes aneinandergelegt und operativ vernäht werden. Später ist dies nicht mehr möglich, da diese schon teilweise abgebaut worden sind. Eine allzu frühe Operation kann allerdings eine arthrofibrotische Reaktion in der Gelenkkapsel auslösen.[31]
Nach einer operativen Bandrekonstruktion ist eine Prophylaxe der Schwellung in den ersten Tagen nach der Operation, u. a. durch intermittierende Kühlung und den Einsatz von NSAR sowie durch konsequente Hochlagerung des Fußes, entscheidend. Im Folgenden können Warm-Kalt-Wechselduschen des Fußes und manuelle Therapie eingesetzt werden.[19] Es kommt eine funktionelle Stufentherapie zum Einsatz, mit einer anfänglichen sechswöchigen Schienung, welche die Flexo-Extension des oberen Sprunggelenks begrenzt, sowie mit vorsichtigen frühfunktionellen, sensomotorischen Übungen ab dem Ende der zweiten Woche.[32]
Eingeschränkte Fahrtauglichkeit während der Heilung
Ist der Fuß noch nicht dauerhaft belastbar oder ist eine Orthese nötig, kann die Fahrtauglichkeit eingeschränkt sein (Fahruntüchtigkeit).
Komplikationen
Bei adäquater Behandlung, sei es konservativ oder durch Operation, heilt die Außenbandruptur in den meisten Fällen vollständig aus. Bei einem kleineren Teil der Behandelten bleiben jedoch chronische Symptome zurück. Laut einem Review von 1997 bleiben bei 10–30 % der Behandelten eine chronische Synovitis oder Tendinitis, Gelenksteife, Schwellung (bzw. Schwellneigung[7]), Schmerz, Muskelschwäche oder Gelenkinstabilität zurück.[33] Laut einem Review von 2018 hatten nach 1–4 Jahren 5 %–46 % der Behandelten noch Schmerzen, 3 %–34 % rezidivierende Umknickverletzungen und 33 %–55 % eine Gelenkinstabilität; 25 % berichteten über ein vorderes Impingement.[5]
Wird ein Bänderriss in der Frühphase der Heilung nicht angemessen behandelt, etwa indem neu gebildetes Wundgewebe durch Retraumatisierung zerstört wird, verlängert sich die Entzündungsphase. Auch andere Faktoren wie ein hohes Alter, Durchblutungsstörungen oder Diabetes können die Heilung verzögern.
Werden Verletzungen nicht ausreichend ausgeheilt, kann es zu wiederholten Verletzungen oder auch zu chronischer Gelenkinstabilität kommen, woraus sich weitere Schäden ergeben können.[6] Des Weiteren deuten Studien darauf hin, dass Gelenkinstabilität mit einer verringerten Lebensqualität und einer verringerten körperlichen Aktivität der Betroffenen einhergehen kann.[34][35][36][37]
Wachsen die Bänder unzureichend zusammen, kann es zur Abnutzung des Knorpels und somit zu einer Arthrose kommen. (Siehe auch: Posttraumatische Arthrose.)
Durch Umknickverletzungen und Bänderrisse kann es durch posttraumatische Synovitis und durch Einklemmung von Narbengewebe zu einem Weichteil-Impingement am oberen Sprunggelenk und dadurch zu einer mit Schmerzen verbundenen Beschränkung des Bewegungsmaßes dieses Gelenks (Sprunggelenk-Impingement) kommen.[38][39][40] Dies kann eine Indikation für einen operativen Eingriff darstellen, etwa durch eine Abtragung des einklemmenden Gewebes mittels Arthroskopie.[41][42][43]
Weblinks
- Sprunggelenkverstauchung, gesundheitsinformation.de, Gesundheitsportal des IQWiG, 4. April 2018
- Eintrag zu Außenbandruptur im Flexikon, einem Wiki der Firma DocCheck
- Frische Außenbandruptur am Oberen Sprunggelenk. (PDF) In: Leitlinien Unfallchirurgie – ehemalige Leitlinie, AWMF-Nr. 012-022, ICD S-93.40, S-93.41, S-93.42, S-93.43. Letztes Bearbeitungsdatum: 8. August 2017, Gültig bis 8. August 2022. Deutsche Gesellschaft für Unfallchirurgie (DGU) und Österreichische Gesellschaft für Unfallchirurgie (ÖGU), konsentiert mit der Leitlinienkommission der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC), archiviert vom am 14. Oktober 2018. Gültig bis 8. August 2022.
- G. Vuurberg, A. Hoorntje, L. M. Wink, B. F. W. van der Doelen, M. P. van den Bekerom, R. Dekker, C. N. van Dijk, R. Krips, M. C. M. Loogman, M. L. Ridderikhof, F. F. Smithuis, S. A. S. Stufkens, E. A. L. M. Verhagen, R. A. de Bie, G. M. M. J. Kerkhoffs: Diagnosis, treatment and prevention of ankle sprains: update of an evidence-based clinical guideline. In: British Journal of Sports Medicine. Band 52, Nr. 15, August 2018, S. 956, doi:10.1136/bjsports-2017-098106, PMID 29514819.
Einzelnachweise
- ↑ Jörg Jerosch: Operative Therapie von Fuß und Sprunggelenk: Fußchirurgie in Klinik und Praxis, Deutscher Ärzteverlag, 2009, ISBN 978-3-7691-0488-2. S. 287.
- ↑ Stacie I. Ringleb, Ajaya Dhakal, Claude Anderson, Sebastain Bawab, Rajesh Paranjape: Effects of lateral ligament sectioning on the stability of the ankle and subtalar joint. In: Journal of Orthopaedic Research. Band 29, Nr. 10, 1. Oktober 2011, ISSN 1554-527X, S. 1459–1464, doi:10.1002/jor.21407 (englisch): “If the foot is plantar-flexed while the inversion sprain occurs, the anteriortalofibular ligament (ATFL) is usually torn. Conversely, if the foot is dorsiflexed, the ATFL usually remains intact.”
- ↑ M. P. van den Bekerom, P. A. Struijs, L. Blankevoort, L. Welling, C. N. van Dijk, G. M. Kerkhoffs: What is the evidence for rest, ice, compression, and elevation therapy in the treatment of ankle sprains in adults? In: Journal of Athletic Training. Band 47, Nr. 4, 2012, S. 435–443, doi:10.4085/1062-6050-47.4.14, PMID 22889660, PMC 3396304 (freier Volltext).
- ↑ National Athletic Trainers' Association Position Statement: Conservative Management and Prevention of Ankle Sprains in Athletes. In: Journal of Athletic Training. Band 48, Nr. 4, 2013, S. 528–545 (nata.org [PDF]).
- ↑ a b c d e f G. Vuurberg, A. Hoorntje, L. M. Wink, B. F. W. van der Doelen, M. P. van den Bekerom, R. Dekker, C. N. van Dijk, R. Krips, M. C. M. Loogman, M. L. Ridderikhof, F. F. Smithuis, S. A. S. Stufkens, E. A. L. M. Verhagen, R. A. de Bie, G. M. M. J. Kerkhoffs: Diagnosis, treatment and prevention of ankle sprains: update of an evidence-based clinical guideline. In: British Journal of Sports Medicine. Band 52, Nr. 15, August 2018, S. 956, doi:10.1136/bjsports-2017-098106, PMID 29514819.
- ↑ a b c d e f g h i R. Best u. a.: Aktuelle und neue Konzepte in der Behandlung akuter Außenbandverletzungen des Sprunggelenkes. In: Deutsche Zeitschrift für Sportmedizin. Jahrgang 62, Nr. 3 (2011), S. 57/62. (PDF; 179 kB)
- ↑ a b c d e f g Frische Außenbandruptur am Oberen Sprunggelenk. (PDF) In: Leitlinien Unfallchirurgie – ehemalige Leitlinie, AWMF-Nr. 012-022, ICD S-93.40, S-93.41, S-93.42, S-93.43. Letztes Bearbeitungsdatum: 8. August 2017, Gültig bis 8. August 2022. Deutsche Gesellschaft für Unfallchirurgie (DGU) und Österreichische Gesellschaft für Unfallchirurgie (ÖGU), konsentiert mit der Leitlinienkommission der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC), archiviert vom am 14. Oktober 2018; abgerufen am 14. Oktober 2018. Gültig bis 8. August 2022.
- ↑ Akute Außenbandverletzung oder Außenbandruptur im Sprunggelenk. In: fuss-sprunggelenk-akademie.de. Abgerufen am 14. Oktober 2018.
- ↑ a b Jürgen Arnold: Orthopädie und orthopädische Chirurgie: Fuß, Hrsg.: Carl Joachim Wirth. Georg Thieme Verlag, 2002, ISBN 978-3-13-126241-7. S. 11.
- ↑ Andreas Maassen: Checkliste Parietale Osteopathie, Georg Thieme Verlag, 2011, ISBN 978-3-8304-7464-7. S. 240.
- ↑ Hartmut Gaulrapp: Beim Sport umgeknickt – Bänderriss oder nur gedehnt? (Nicht mehr online verfügbar.) In: Pressemitteilung. Deutsche Gesellschaft für Ultraschall in der Medizin (DEGUM), 24. März 2015, archiviert vom am 29. Juli 2021; abgerufen am 13. Oktober 2018. Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Impingement am oberen Sprunggelenk. (Nicht mehr online verfügbar.) Klinik für Orthopädie und Unfallchirurgie der Universität Heidelberg, archiviert vom am 10. Dezember 2018; abgerufen am 9. Dezember 2018. Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Martin Breitenseher: Der MR-Trainer: Untere Extremität, Georg Thieme Verlag, 2013, ISBN 978-3-13-170482-5. S. 70.
- ↑ Frühe Physiotherapie – Viele Bänderrisse heilen ohne OP (Memento vom 12. Januar 2017 im Internet Archive), Spiegel online, 11. Januar 2017.
- ↑ Frans van den Berg: Angewandte Physiologie, Georg Thieme Verlag, 2003, ISBN 978-3-13-116032-4. S. 141
- ↑ a b c Thomas Meißner: Das Sprunggelenk zur rechten Zeit belasten. In: Ärzte Zeitung. 12. Mai 2011, abgerufen am 18. November 2018.
- ↑ a b Heiko Durst, Marco Hartl, Jörg Speer: Sprunggelenksdistorsion: Wann röntgen, wie behandeln? In: Allgemeinarzt-online. 3. Juni 2016, abgerufen am 13. Oktober 2018.
- ↑ H. Lohrer, W. Alt, A. Gollhofer, B. Rappe: Verletzungen am lateralen Kapselbandapparat des Sprunggelenks – eine Übersicht, Deutsche Zeitschrift für Sportmedizin, Jahrgang 51, Nr. 6 (2000). Darin S. 106–203. S. 202.
- ↑ a b c d André Leumann, Monika Horisberger, Alexej Barg, Beat Hintermann, Victor Valderrabano: Nachbehandlung und Return to Sports nach Bandrekonstruktionen am oberen Sprunggelenk – eine Anleitung für den nachbehandelnden Arzt. In: Schweizerische Zeitschrift für Sportmedizin und Sporttraumatologie. Band 60, Nr. 2, 2012, S. 88–91 (sgsm.ch [PDF]).
- ↑ R. A. Hauser, E. E. Dolan, H. J. Phillips, A. C. Newlin, R. E. Moore, B. A. Woldin: Ligament Injury and Healing: A Review of Current Clinical Diagnostics and Therapeutics. In: The Open Rehabilitation Journal. Band 6, 2013, S. 1–20, hier S. 6–7 (benthamopen.com [PDF]).
- ↑ C. M. Bleakley, S. M. McDonough, D. C. MacAuley: Some conservative strategies are effective when added to controlled mobilisation with external support after acute ankle sprain: a systematic review. In: The Australian Journal of Physiotherapy. Band 54, Nr. 1, 2008, S. 7–20, PMID 18298355.
- ↑ R. A. Hauser, E. E. Dolan, H. J. Phillips, A. C. Newlin, R. E. Moore, B. A. Woldin: Ligament Injury and Healing: A Review of Current Clinical Diagnostics and Therapeutics. In: The Open Rehabilitation Journal. Band 6, 2013, S. 1–20, hier S. 11 (benthamopen.com [PDF]).
- ↑ C. Doherty, C. Bleakley, E. Delahunt, S. Holden: Treatment and prevention of acute and recurrent ankle sprain: an overview of systematic reviews with meta-analysis. In: British Journal of Sports Medicine. Band 51, Nr. 2, Januar 2017, S. 113–125, doi:10.1136/bjsports-2016-096178, PMID 28053200.
- ↑ T. J. Hubbard, E. A. Wikstrom: Ankle sprain: pathophysiology, predisposing factors, and management strategies. In: Open Access Journal of Sports Medicine. Band 1, 2010, S. 115–22, PMID 24198549, PMC 3781861 (freier Volltext).
- ↑ R. P. McGovern, R. L. Martin: Managing ankle ligament sprains and tears: current opinion. In: Open Access Journal of Sports Medicine. Band 7, 2016, S. 33–42, doi:10.2147/OAJSM.S72334, PMID 27042147, PMC 4780668 (freier Volltext).
- ↑ Christoff Zalpour: Springer Lexikon Physiotherapie, Springer-Verlag, 2013, ISBN 978-3-642-34730-6, S. 121.
- ↑ R. P. McGovern, R. L. Martin: Managing ankle ligament sprains and tears: current opinion. In: Open Access Journal of Sports Medicine. Band 7, 2016, S. 33–42, doi:10.2147/OAJSM.S72334, PMID 27042147, PMC 4780668 (freier Volltext).
- ↑ M. W. Wolfe, T. L. Uhl, C. G. Mattacola, L. C. McCluskey: Management of ankle sprains. In: American Family Physician. Band 63, Nr. 1, 2001, S. 93–104, PMID 11195774 (englisch).
- ↑ J. K. Loudon, M. P. Reiman, J. Sylvain: The efficacy of manual joint mobilisation/manipulation in treatment of lateral ankle sprains: A systematic review. In: British Journal of Sports Medicine. Band 48, Nr. 5, März 2014, S. 365–370, doi:10.1136/bjsports-2013-092763, PMID 23980032.
- ↑ Dietmar Seidenspinner: Training in der Physiotherapie: Gerätegestützte Krankengymnastik, Springer-Verlag, 2006, ISBN 978-3-540-27135-2. S. 163.
- ↑ a b Frans van den Berg: Angewandte Physiologie, Georg Thieme Verlag, 2003, ISBN 978-3-13-116032-4. S. 140.
- ↑ Christian Hank: Von der Außenbandruptur zur chronischen Instabilität. Stadienadaptierte Therapie bei Sprunggelenkinstabilität. In: Orthopädische und Unfallchirurgische Praxis. Band 6, Nr. 07-08, 2017, S. 396–400 (online-oup.de [PDF]).
- ↑ S. A. Lynch, P. A. Renström: Treatment of acute lateral ankle ligament rupture in the athlete. Conservative versus surgical treatment. In: Sports Medicine (Auckland, N.Z.). Band 27, Nr. 1, Januar 1999, S. 61–71, PMID 10028133.
- ↑ T. Hubbard-Turner, M. J. Turner: Physical Activity Levels in College Students With Chronic Ankle Instability. In: Journal of Athletic Training. Band 50, Nr. 7, Juli 2015, S. 742–747, doi:10.4085/1062-6050-50.3.05, PMID 25898110, PMC 4532186 (freier Volltext).
- ↑ M. N. Houston, B. L. Van Lunen, M. C. Hoch: Health-related quality of life in individuals with chronic ankle instability. In: Journal of Athletic Training. Band 49, Nr. 6, 2014, S. 758–763, doi:10.4085/1062-6050-49.3.54, PMID 25299444, PMC 4264647 (freier Volltext).
- ↑ B. L. Arnold, C. J. Wright, S. E. Ross: Functional ankle instability and health-related quality of life. In: Journal of Athletic Training. Band 46, Nr. 6, 2011, S. 634–641, PMID 22488189, PMC 3418941 (freier Volltext).
- ↑ E. A. Wikstrom, T. Hubbard-Turner, P. O. McKeon: Understanding and treating lateral ankle sprains and their consequences: a constraints-based approach. In: Sports Medicine (Auckland, N.Z.). Band 43, Nr. 6, 2013, S. 385–393, doi:10.1007/s40279-013-0043-z, PMID 23580392.
- ↑ „In general, the aetiology of impingement can be due to post-traumatic synovitis, malunion of fracture, scarring, recurrent sprains or other osseous causes“. Zitiert nach: Z. Berman, M. Tafur, S. S. Ahmed, B. K. Huang, E. Y. Chang: Ankle impingement syndromes: an imaging review. In: The British Journal of Radiology. Band 90, Nr. 1070, Februar 2017, S. 20160735, doi:10.1259/bjr.20160735, PMID 27885856, PMC 5685116 (freier Volltext).
- ↑ „Ankle impingement and instability are well-recognized complications of ankle sprain.“ Zitiert nach: A. Datir, D. Connell: Imaging of impingement lesions in the ankle. In: Topics in Magnetic Resonance Imaging (TMRI). Band 21, Nr. 1, Februar 2010, S. 15–23, doi:10.1097/RMR.0b013e31820ef46b, PMID 21317565.
- ↑ „In fast zwei Dritteln aller Fälle ist das Impingement von intraartikulärem Narbengewebe und von Narbensträngen nach Ligamentrupturen die häufigste Ursache eines Weichteilimpingements am OSG“. Zitiert nach: Mellany Galla, Markus Walther: Arthroskopie an Sprunggelenk und Fuß: Das Praxisbuch der Techniken und Indikationen, Schattauer Verlag, 2016, ISBN 978-3-7945-2967-4. Kapitel „4 Arthroskopie des ventralen oberen Sprunggelenks“, Unterkapitel „4.1 Indikationen“, Abschnitt „4.1.1 Synovialitis und Weichteilimpingement“ S. 82.
- ↑ Z. Berman, M. Tafur, S. S. Ahmed, B. K. Huang, E. Y. Chang: Ankle impingement syndromes: an imaging review. In: The British Journal of Radiology. Band 90, Nr. 1070, Februar 2017, S. 20160735, doi:10.1259/bjr.20160735, PMID 27885856, PMC 5685116 (freier Volltext).
- ↑ K. A. Ross, C. D. Murawski, N. A. Smyth, R. Zwiers, J. I. Wiegerinck, C. J. van Bergen, C. N. Dijk, J. G. Kennedy: Current concepts review: Arthroscopic treatment of anterior ankle impingement. In: Foot and Ankle Surgery: Official Journal of the European Society of Foot and Ankle Surgeons. Band 23, Nr. 1, März 2017, S. 1–8, doi:10.1016/j.fas.2016.01.005, PMID 28159036.
- ↑ J. L. Tol, C. N. van Dijk: Anterior ankle impingement. In: Foot and Ankle Clinics. Band 11, Nr. 2, Juni 2006, S. 297–310, vi, doi:10.1016/j.fcl.2006.02.002, PMID 16798513.
Auf dieser Seite verwendete Medien
The ligaments of the foot from the lateral aspect. (Quain.)